REUMATOLOG – Kim Jest i Czym Się Zajmuje?


REUMATOLOG – LEKARZ OD STAWÓW I CHORÓB REUMATYCZNYCH
REUMATOLOG to specjalista zajmujący się diagnostyką i leczeniem schorzeń układu kostno-stawowego oraz chorób tkanki łącznej. Jego głównym obszarem zainteresowania są stawy, kości, mięśnie i układ immunologiczny.


Co leczy REUMATOLOG?
REUMATOLOG diagnozuje i leczy szeroką gamę chorób reumatycznych, do których należą m.in.:
- Reumatoidalne zapalenie stawów (RZS) – przewlekła choroba autoimmunologiczna, która prowadzi do zniszczenia stawów.
- Osteoporoza – schorzenie, w którym dochodzi do osłabienia kości i zwiększonego ryzyka złamań.
- Dna moczanowa – choroba wynikająca z nadmiaru kwasu moczowego, powodująca bolesne zapalenia stawów.
- Toczeń rumieniowaty układowy (SLE) – autoimmunologiczna choroba atakująca różne narządy, w tym stawy.
- Zesztywniające zapalenie stawów kręgosłupa (ZZSK) – przewlekła choroba zapalna prowadząca do sztywności i bólu kręgosłupa.
- Fibromialgia – przewlekła choroba charakteryzująca się bólem mięśni i stawów oraz zmęczeniem.
Kiedy warto udać się do REUMATOLOGA?
Jeśli zauważysz u siebie objawy takie jak:
- Ból i sztywność stawów, szczególnie rano,
- Obrzęk i zaczerwienienie stawów,
- Problemy z poruszaniem się,
- Zmęczenie i ogólne osłabienie,
- Częste stany zapalne stawów, warto skonsultować się z REUMATOLOGIEM. Wczesna diagnoza może zapobiec poważnym powikłaniom i poprawić jakość życia.
Jak wygląda wizyta u REUMATOLOGA?
Wizyta u REUMATOLOGA zazwyczaj obejmuje:
- Wywiad lekarski – lekarz zbiera informacje o objawach, przebytych chorobach i stylu życia.
- Badanie fizykalne – ocena ruchomości stawów, ich wyglądu i ewentualnego bólu.
- Badania laboratoryjne – analiza krwi (np. OB, CRP, czynnik reumatoidalny).
- Badania obrazowe – RTG, USG, rezonans magnetyczny w celu dokładniejszej diagnostyki.
- Plan leczenia – dobranie odpowiednich leków, rehabilitacji i zmian w stylu życia.


Jakie metody leczenia stosuje REUMATOLOG?
REUMATOLOG korzysta z różnych metod leczenia, takich jak:
- Leczenie farmakologiczne – leki przeciwzapalne, immunosupresyjne, przeciwbólowe,
- Fizjoterapia – ćwiczenia poprawiające mobilność stawów,
- Zmiany w diecie – odpowiednia dieta może wspierać leczenie chorób reumatycznych,
- Terapia biologiczna – nowoczesne leki hamujące procesy zapalne w organizmie,
- Terapia MBST – metoda wykorzystująca rezonans magnetyczny do regeneracji chrząstki stawowej i łagodzenia bólu.
Podsumowanie
REUMATOLOG to lekarz specjalizujący się w diagnostyce i leczeniu chorób stawów oraz innych schorzeń reumatycznych. Jeśli odczuwasz bóle stawów, sztywność lub inne niepokojące objawy, warto udać się do specjalisty. Wczesne rozpoznanie i odpowiednie leczenie mogą zapobiec poważnym konsekwencjom zdrowotnym.
Zadbaj o swoje stawy – wizyta u REUMATOLOGA może znacząco poprawić jakość Twojego życia!
Czy pęknięta łąkotka może się zrosnąć?


Kiedy dyskomfort w kolanie przeszkadza w ulubionej aktywności lub codziennych czynnościach, jednak może być wyjątkowo nieprzyjemny. Uraz łąkotki, który jest powszechnie definiowany jako rozdarcie lub uszkodzenie chrząstki w kolanie, jest jedną z najczęstszych przyczyn dyskomfortu w kolanie. W tym poście opiszemy definicję, lokalizację i mechanizm urazu łąkotki. -Czy pęknięta łąkotka może się zregenerować i czego należy się spodziewać podczas rekonwalescencji?
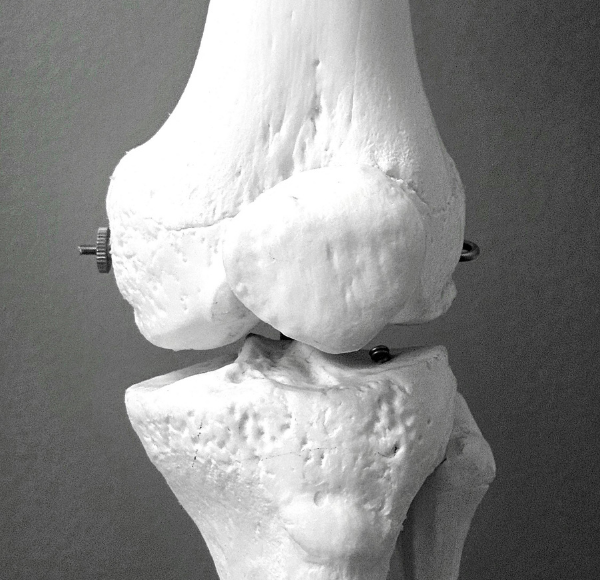
Co to jest łąkotka?
Staw kolanowy zawiera kawałek chrząstki w kształcie litery C zwany łąkotką. Na każdym kolanie znajdują się dwie łąkotki: łąkotka boczna, która znajduje się po zewnętrznej stronie kolana i łąkotka przyśrodkowa, która znajduje się po wewnętrznej stronie. Służą one głównie dopełnienia funkcji amortyzatorów naprężeń między kością udową (udo) i piszczelową (goleń).
Równomiernie rozkładają ciężar ciała na kolano.
Utrzymują stabilność stawu i chronią chrząstkę stawową przed uszkodzeniem.
W rezultacie, łąkotka jest niezbędna dla stabilności, mobilności i długoterminowego zdrowia stawu kolanowego.
Pęknięta Łąkotka– Jednym z najczęstszych urazów stawu kolanowego jest pęknięcie łąkotki. Może to dotyczyć osób aktywnych fizycznie, sportowców, osób starszych i osób, które przeciążyły kolana – na przykład podczas zwykłego kucania lub pracy fizycznej.
Gdzie jest łąkotka?
W kolanie łąkotki znajdują się dokładnie pomiędzy kością piszczelową (dolna kość nogi) a kością udową (górna kość nogi). Razem tworzą poduszkę, która zmniejsza nacisk i tarcie podczas biegania, skakania, kucania lub chodzenia.


Dlaczego dochodzi do zerwania łąkotki?
Istnieją różne przyczyny zerwania łąkotki. Typowe przyczyny to:
Nagłe skręcanie lub skręcanie, szczególnie podczas uprawiania sportu,
Zła forma podczas siedzenia lub podnoszenia ciężkich przedmiotów,
Zwyrodnienie związane z wiekiem sprawia, że łąkotka jest słabsza i bardziej podatna na uszkodzenia,
Bezpośredni uraz kolana w wyniku kolizji lub upadku,
Urazy łąkotki mogą wystąpić podczas codziennych czynności, ale są one bardziej powszechne wśród sportowców uprawiających sporty takie jak koszykówka, piłka nożna i narciarstwo.
Czy pęknięta łąkotka może się zrosnąć
Pęknięta Łąkotka– to jedna z najczęstszych kontuzji kolana – zarówno u sportowców, jak i osób mniej aktywnych. Przyczyną zerwania jest najczęściej nagły, nieprawidłowy ruch lub przewlekłe przeciążenie stawu kolanowego. Lokalizacja i zakres rozdarcia będą determinować reakcję.
Na łąkotce znajdują się dwie strefy:
Obszar zewnętrzny , znany jako „czerwona strefa”, ma zdrowy dopływ krwi.
Obszar wewnętrzny, znany jako „strefa biała”, ma niewielki przepływ krwi lub nie ma go wcale.
Przy odpowiednim odpoczynku, fizykoterapii i czasie, niewielkie rozdarcia w strefie czerwonej mogą czasami zagoić się same. Jednak ze względu na niewystarczające krążenie, łzy w strefie białej zwykle nie goją się same.
Operacja może być konieczna, jeśli rozdarcie jest rozległe, nieprawidłowo umiejscowione lub powoduje zablokowanie lub usztywnienie kolana.
Czy łąkotka może się regenerować?
Pęknięta Łąkotka ma ograniczoną zdolność do regeneracji, szczególnie w wewnętrznej strefie białej, w przeciwieństwie do innych tkanek ciała. Organizm może ostatecznie być w stanie naprawić uszkodzenie u młodszych osób lub w przypadku łez znajdujących się w strefie zewnętrznej. Z tego powodu kluczowe znaczenie ma dostosowana strategia leczenia i wczesna diagnoza.
W celu promowania naturalnego gojenia, nowoczesne procedury chirurgiczne, lub terapia MBST takie jak naprawa łąkotki (w przeciwieństwie do usuwania), starają się zachować jak najwięcej tkanki.
Jak długo zrasta się łąkotka?
Na czas regeneracji, gdy dochodzi do urazu takiego jak pęknięta łąkotka, wpływa kilka ważnych czynników:
- Wymiary i rodzaj rozdarcia,
- Miejsce (strefa biała kontra strefa czerwona),
- Wiek i ogólny stan zdrowia,
- Rodzaj leczenia,
To jest ogólne podsumowanie:
- Łagodne naderwania niechirurgiczne: 6-12 tygodni z lodem, odpoczynkiem i fizykoterapią.
- Operacja w celu naprawy łąkotki: Powrót do zdrowia, w tym ustrukturyzowany program rekonwalescencji, może potrwać od trzech do sześciu miesięcy.
- Meniscektomia lub częściowe wycięcie: czas rekonwalescencji jest często krótszy i wynosi od 4 do 8 tygodni, jednak istnieje długoterminowe ryzyko zużycia stawu.
Aby zapobiec powikłaniom i ułatwić prawidłowe gojenie, należy zawsze stosować się do zaleceń lekarza.


Jak boli łąkotka?
Pęknięta łąkotka to uraz, który może objawiać się na różne sposoby – od delikatnego dyskomfortu po wyraźne ograniczenia ruchowe. W zależności od rodzaju i lokalizacji uszkodzenia, pacjenci mogą doświadczać następujących symptomów:
- Tępy lub ostry ból po wewnętrznej lub zewnętrznej stronie kolana,
- Obrzęk, który pojawia się kilka godzin lub dni po wypadku,
- Trzaskający dźwięk w miejscu urazu,
- Uczucie, że kolano nie jest w stanie w pełni się wyprostować, znane jest jako zablokowanie lub przytrzaśnięcie kolana.
- Niestabilność lub wrażenie, że kolano może „ustąpić”.
Aby uzyskać dokładną diagnozę, która jest zwykle przeprowadzana na podstawie badania fizykalnego i rezonansu magnetycznego, ważne jest, aby skontaktować się z lekarzem lub specjalistą ortopedą, jeśli wystąpi którykolwiek z tych objawów.


Czy łąkotka może się odnowić?
Jak wspomniano wcześniej, lokalizacja rozdarcia, wiek pacjenta, ogólny stan zdrowia i rodzaj zastosowanego leczenia mają wpływ na to, czy pęknięta łąkotka może się zregenerować. Na szczęście we współczesnej medycynie dostępne są najnowocześniejsze, nieinwazyjne metody leczenia, które mogą znacznie przyspieszyć naturalny proces gojenia się organizmu.
Stymulacja bioelektryczna do naprawy tkanek, Terapia ENF
(Electro Neuro Feedback) to najnowocześniejsza, nieinwazyjna procedura, która stymuluje własne procesy lecznicze organizmu za pomocą spersonalizowanych impulsów bioelektrycznych. Przyspiesza regenerację tkanek, poprawia miejscowe krążenie i zmniejsza stan zapalny, nawet w przypadku urazów łąkotki. Terapia ENF ta jest szczególnie korzystna w przypadku włączenia jej do niechirurgicznego planu rehabilitacji.
Terapia rezonansem magnetycznym (MBST): Metoda aktywacji komórkowej
Najnowocześniejsza terapia oparta na terapeutycznym rezonansie magnetycznym nosi nazwę Terapia Rezonansem Magnetycznym (MBST). Promuje ona regenerację i naprawę komórkową poprzez zwiększenie metabolizmu komórek chrząstki i otaczających tkanek stawowych. Choroba zwyrodnieniowa stawów, urazy sportowe i urazy łąkotki są często leczone za pomocą MBST, która jest całkowicie bezbolesna i bezpieczna.
Ulepszone zabiegi = szybsza rekonwalescencja
W wielu sytuacjach można uniknąć konieczności operacji, łącząc najnowocześniejsze terapie, takie jak ENF i MBST z konwencjonalną fizjoterapią, aby przyspieszyć powrót do zdrowia i poprawić wyniki leczenia. Dla osób poszukujących szybkich, skutecznych i nieinwazyjnych metod leczenia urazów łąkotki i dyskomfortu kolana, te najnowocześniejsze techniki są idealne.
Podsumowanie
Pęknięta łąkotka nie zawsze oznacza operację. Dzięki nowoczesnej diagnostyce i terapiom, takim jak ENF i MBST, możliwa jest szybsza i skuteczniejsza regeneracja – często bez konieczności interwencji chirurgicznej. Wczesna diagnoza i indywidualnie dobrane leczenie to klucz do powrotu do pełnej sprawności.
Tkanka chrzęstna – problemy, leczenie i terapia rezonansem magnetycznym


Tkanka chrzęstna to jeden z kluczowych elementów układu ruchu człowieka. To właśnie ona odpowiada za amortyzację w stawach, redukcję tarcia między kośćmi i ochronę przed uszkodzeniami. Dzięki niej możemy swobodnie się poruszać, a nasze stawy funkcjonują bez bólu. Jednak z biegiem lat, na skutek urazów, przeciążeń czy chorób, tkanka chrzęstna może ulegać uszkodzeniom, prowadząc do poważnych problemów zdrowotnych, takich jak artroza, chondromalacja czy reumatoidalne zapalenie stawów.
W tym artykule omówimy najczęstsze problemy związane z tkanką chrzęstną, metody ich leczenia oraz nowoczesne podejście, jakim jest terapia rezonansem magnetycznym MBST.
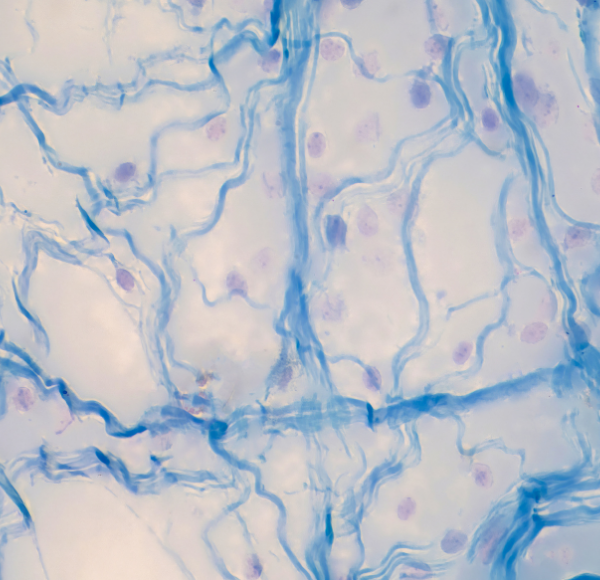
Czym jest tkanka chrzęstna?
Tkanka chrzęstna to specjalistyczna forma tkanki łącznej, która wyróżnia się swoją elastycznością i odpornością na obciążenia. Nie posiada naczyń krwionośnych ani nerwów, dlatego jej regeneracja jest trudna i powolna. Tkanka ta składa się głównie z macierzy zewnątrzkomórkowej, w której znajdują się chondrocyty – komórki odpowiedzialne za produkcję kolagenu i innych składników chrząstki.
Rodzaje tkanki chrzęstnej
Tkanka chrzęstna występuje w organizmie człowieka w trzech głównych formach:
- Chrząstka szklista – najczęściej występujący typ, pokrywający powierzchnie stawowe kości, obecny również w tchawicy, oskrzelach i żebrach.
- Chrząstka sprężysta – występuje w małżowinach usznych, nagłośni i przewodzie słuchowym. Jest bardziej elastyczna i odporna na odkształcenia.
- Chrząstka włóknista – najbardziej wytrzymała, znajduje się w krążkach międzykręgowych i łąkotkach.

Najczęstsze problemy związane z tkanką chrzęstną
Tkanka chrzęstna – Z czasem chrząstka stawowa może ulegać degradacji, co prowadzi do bólu, sztywności stawów i ograniczenia ich ruchomości. Do najczęstszych problemów należą:
1. Choroba zwyrodnieniowa stawów (artroza)
To jedna z najczęstszych chorób układu ruchu, która prowadzi do stopniowego ścierania chrząstki stawowej. Powoduje ból, sztywność oraz ograniczenie zakresu ruchu. W zaawansowanych przypadkach konieczna jest endoprotezoplastyka, czyli wymiana stawu.
2. Chondromalacja
Jest to zmiękczenie i degeneracja chrząstki stawowej, najczęściej w obrębie stawu kolanowego. Często dotyka sportowców i osoby aktywne fizycznie. Powoduje ból i uczucie przeskakiwania w kolanie.
3. Uszkodzenia mechaniczne
Urazy sportowe, wypadki czy przeciążenia mogą prowadzić do pęknięć i ubytków w chrząstce. Ponieważ tkanka chrzęstna ma ograniczone zdolności regeneracyjne, nawet niewielkie uszkodzenia mogą prowadzić do poważniejszych problemów w przyszłości.
4. Zapalenia stawów
Reumatoidalne zapalenie stawów (RZS) i inne choroby autoimmunologiczne mogą prowadzić do degradacji chrząstki. W przebiegu tych schorzeń układ odpornościowy atakuje własne tkanki, powodując stan zapalny i niszczenie chrząstki.

Metody leczenia uszkodzeń tkanki chrzęstnej
Leczenie problemów z tkanką chrzęstną zależy od stopnia jej uszkodzenia. Wyróżniamy metody zachowawcze oraz interwencje chirurgiczne.
- Leczenie zachowawcze
W łagodniejszych przypadkach stosuje się:
- Fizjoterapię – ćwiczenia wzmacniające mięśnie wokół stawów, poprawiające stabilizację i zmniejszające obciążenie chrząstki.
- Leki przeciwzapalne i przeciwbólowe – niesteroidowe leki przeciwzapalne (NLPZ) pomagają w redukcji bólu i stanu zapalnego.
- Suplementację – kolagen, glukozamina i chondroityna mogą wspomagać regenerację chrząstki.
Kwas hialuronowy – iniekcje dostawowe pomagają w odbudowie płynu stawowego i zmniejszają tarcie.
2. Leczenie chirurgiczne
W zaawansowanych przypadkach stosuje się:
- Mikrozłamania – metoda polegająca na stymulacji szpiku kostnego do produkcji nowych komórek chrzęstnych.
- Przeszczep chondrocytów – polega na pobraniu komórek chrzęstnych pacjenta, namnażaniu ich w laboratorium i wszczepieniu w uszkodzone miejsce.
- Endoprotezoplastykę – w przypadku zaawansowanej artrozy stosuje się wymianę stawu na sztuczny implant.


Terapia rezonansem magnetycznym MBST – nowoczesne podejście do regeneracji chrząstki
Jednym z najnowszych i najbardziej obiecujących sposobów leczenia uszkodzeń tkanki chrzęstnej jest terapia rezonansem magnetycznym MBST. To bezbolesna i nieinwazyjna metoda, która stymuluje procesy regeneracyjne w organizmie.
Jak działa terapia MBST?
MBST (Magnetic Resonance Therapy) wykorzystuje specjalnie modulowane pole magnetyczne, które oddziałuje na komórki chrzęstne, pobudzając ich metabolizm i regenerację.
Korzyści terapii MBST:
- Poprawa metabolizmu chondrocytów – komórki chrząstki zaczynają produkować więcej kolagenu i innych substancji budulcowych.
- Redukcja bólu i stanu zapalnego – działanie przeciwzapalne pomaga zmniejszyć dolegliwości bólowe.
- Poprawa ruchomości stawów – terapia może przywrócić elastyczność chrząstki i poprawić funkcję stawu.
- Bezpieczeństwo – metoda jest bezinwazyjna, bez skutków ubocznych.
Kto może skorzystać z terapii MBST?
Terapia MBST jest polecana dla osób cierpiących na:
- Chorobę zwyrodnieniową stawów (artrozę),
- Chondromalację,
- Przewlekłe bóle stawów,
- Urazy chrząstki stawowej.
Podsumowanie
Tkanka chrzęstna pełni kluczową rolę w naszym organizmie, jednak jej uszkodzenia mogą prowadzić do poważnych problemów zdrowotnych. Tradycyjne metody leczenia, takie jak fizjoterapia, farmakoterapia czy operacje, są skuteczne, ale mogą wiązać się z długim okresem rekonwalescencji.
Terapia rezonansem magnetycznym MBST to nowoczesne, bezpieczne i nieinwazyjne rozwiązanie, które wspomaga regenerację chrząstki i może być skuteczną alternatywą dla bardziej inwazyjnych metod.
Jeśli masz problemy ze stawami i chcesz dowiedzieć się więcej o terapii MBST, skontaktuj się z naszym specjalistą i umów się na konsultację!

Często zadawane pytania dotyczące uszkodzenia łąkotki


Uszkodzenie łąkotki to jedno z najczęstszych urazów kolana, które może dotyczyć osób w każdym wieku, szczególnie tych aktywnych fizycznie. Poniżej znajdziesz odpowiedzi na najczęściej zadawane pytania dotyczące tego problemu.
Jakie są objawy uszkodzenia łąkotki?
Objawy uszkodzenia łąkotki mogą się różnić w zależności od stopnia uszkodzenia. Do najczęstszych należą:
- Ból w okolicy kolana, szczególnie podczas ruchu.
- Obrzęk i sztywność kolana.
- Blokowanie się stawu kolanowego.
- Uczucie niestabilności lub trudności z wyprostem nogi.
- Trzaski lub klikanie w stawie podczas ruchu.
Jeśli doświadczasz tych objawów, warto skonsultować się z lekarzem ortopedą, aby postawić właściwą diagnozę.


Jak diagnozuje się uszkodzenie łąkotki?
Diagnoza uszkodzenia łąkotki zwykle obejmuje:
Wywiad lekarski: Lekarz zapyta o objawy, mechanizm urazu oraz historię problemów z kolanem.
Badanie fizykalne: Testy funkcjonalne, takie jak test McMurraya lub test Apleya, pomogą określić miejsce i rodzaj uszkodzenia.
Badania obrazowe:
Rezonans magnetyczny (MRI): Najlepsze badanie do oceny tkanek miękkich, takich jak łąkotka.
RTG: Stosowane głównie do wykluczenia innych urazów, np. złamań.
Czy uszkodzenie łąkotki można leczyć bez operacji?
Tak, leczenie zachowawcze może być skuteczne, szczególnie w przypadku drobnych uszkodzeń lub gdy łąkotka nie jest całkowicie rozerwana. Metody bezoperacyjne obejmują:
- Odpoczynek i unikanie przeciążania kolana. To kluczowe, aby zmniejszyć ból i obrzęk.
- Fizjoterapia: Wzmacnianie mięśni wokół kolana w celu poprawy stabilności stawu.
- Leczenie przeciwbólowe: Niesteroidowe leki przeciwzapalne (NLPZ) mogą pomóc w zmniejszeniu bólu i obrzęku.
- Terapia MBST: Jest to nowoczesna metoda leczenia wykorzystująca rezonans magnetyczny o niskiej intensywności. Terapia MBST stymuluje regenerację tkanek, łącznie z uszkodzoną łąkotką. Dlatego warto ją rozważyć jako alternatywę dla operacji.


Dlaczego warto wybrać terapię MBST zamiast operacji?
Terapia MBST to innowacyjne podejście, które posiada kilka kluczowych zalet:
- Bezbolesność: Zabieg nie powoduje dyskomfortu i nie wymaga znieczulenia.
- Brak rekonwalescencji: Pacjent nie musi przechodzić długiego okresu odpoczynku po terapii, jak w przypadku operacji.
- Nieinwazyjność: MBST nie wymaga ingerencji chirurgicznej, co zmniejsza ryzyko powikłań.
- Poprawa funkcji stawu: Terapia wspomaga regenerację chrztąstek i łąkotki, co może pozwolić uniknąć interwencji chirurgicznej.
Warto skonsultować się z lekarzem w celu oceny, czy terapia MBST jest odpowiednia dla Twojego przypadku.


Jakie są opcje chirurgiczne leczenia uszkodzenia łąkotki?
Jeśli leczenie zachowawcze nie przynosi rezultatów lub uraz jest poważny, możliwe są opcje chirurgiczne, takie jak:
Artroskopia: Naprawa uszkodzonej łąkotki (np. szycie). Czesciowe lub całkowite usunięcie uszkodzonej części łąkotki (meniscektomia).
Przeszczep łąkotki: W przypadku całkowitego usunięcia uszkodzonej łąkotki.


Jak długo trwa rehabilitacja po uszkodzeniu łąkotki?
Czas powrotu do zdrowia zależy od rodzaju leczenia i indywidualnych czynników pacjenta:
- Leczenie zachowawcze: Zwykle od kilku tygodni do 3 miesięcy.
- Po operacji: Rehabilitacja trwa od 3 do 6 miesięcy, w zależności od stopnia urazu i przeprowadzonej procedury.
- Po Terapii MBST: Zwykle do kilku tygodni.
Rehabilitacja obejmuje:
- Ćwiczenia wzmacniające mięśnie wokół kolana.
- Ćwiczenia poprawiające zakres ruchu w stawie.
- Fizykoterapię (np. ultradźwięki, elektroterapia).
Podsumowanie
Uszkodzenie łąkotki to poważny problem, który może wpływać na jakość życia, jeśli nie zostanie odpowiednio leczony. Terapia MBST stanowi obiecującą alternatywę dla operacji, szczególnie dla osób, które chcą uniknąć inwazyjnych metod leczenia.
Zawsze warto skonsultować się z doświadczonym lekarzem, aby wybrać najlepsze rozwiązanie dopasowane do indywidualnych potrzeb.


Rehabilitacja w Domu – Ćwiczenia


Rehabilitacja w domu – Czy można rehabilitować w domu?
Rehabilitacja to kluczowy element powrotu do zdrowia po urazach, operacjach czy w przypadku przewlekłych dolegliwości. Wiele osób zastanawia się, czy ćwiczenia rehabilitacyjne można wykonywać samodzielnie w domu. Odpowiedź brzmi: tak, ale z pewnymi zastrzeżeniami. W tym artykule omówimy, jak bezpiecznie ćwiczyć w domu, jakie korzyści to przynosi oraz na co zwrócić uwagę.
Zalety rehabilitacji w domu
Po pierwsze, ćwiczenia w domu eliminują konieczność dojazdów do ośrodków rehabilitacyjnych, co jest szczególnie istotne dla osób o ograniczonej mobilności. Po drugie, możesz dostosować harmonogram ćwiczeń do swojego trybu dnia, ćwicząc wtedy, gdy masz na to czas i energię. Ponadto, niektóre osoby czują się bardziej swobodnie, wykonując ćwiczenia w domowym zaciszu, bez obecności innych ludzi. Dodatkowo, rehabilitacja w domu pozwala zaoszczędzić czas oraz pieniądze, które mogłyby zostać przeznaczone na dojazdy czy opłaty za zajęcia grupowe. Te korzyści sprawiają, że wiele osób decyduje się na rehabilitację w domu, zamiast uczęszczać na zajęcia w ośrodkach.
Jednakże, kluczowe jest odpowiednie przygotowanie. Bez profesjonalnej konsultacji istnieje ryzyko błędów technicznych, które mogą skutkować kontuzjami. Dlatego rehabilitacja w domu wymaga odpowiedzialnego podejścia


Kiedy warto ćwiczyć w domu?
Rehabilitacja w domu może być skuteczna, jeśli:
- Masz instrukcje od specjalisty. Fizjoterapeuta powinien przygotować dla Ciebie zestaw indywidualnych ćwiczeń. Na przykład, osoby po urazach kolana mogą wymagać innych ćwiczeń niż pacjenci po operacji barku.
- Rozumiesz technikę ćwiczeń. Ważne jest, byś miał pewność, że wykonujesz ćwiczenia poprawnie. To pozwala uniknąć błędów technicznych. Regularne przypominanie sobie wskazówek specjalisty jest kluczowe.
- Masz odpowiednie warunki. Domowe ćwiczenia wymagają wystarczającej przestrzeni oraz sprzętu, jak mata do ćwiczeń czy taśmy oporowe. Jeśli masz ograniczone miejsce, wybierz prostsze warianty ćwiczeń. Gdy spełniasz te warunki, możesz zacząć planować swoje ćwiczenia. Ważne jest, aby ćwiczyć regularnie, ale z umiarem. Unikaj przeciążania organizmu i dostosowuj intensywność ćwiczeń do swojego zdrowia. Co więcej, monitorowanie postępów pomaga w efektywnej rehabilitacji.
Na co zwrócić uwagę?
Przede wszystkim, nie wykonuj ćwiczeń, które sprawiają ból lub powodują dyskomfort. Na przykład, jeśli w trakcie rozciągania pojawia się nagły ból, natychmiast przerwij ćwiczenie. Jeśli pojawią się nowe dolegliwości, skonsultuj się z lekarzem lub fizjoterapeutą. Ponadto, choć ćwiczysz w domu, regularne wizyty u specjalisty są kluczowe, aby monitorować postępy i dostosowywać plan rehabilitacji. To pozwala unikać potencjalnych błędów oraz dostosowywać intensywność ćwiczeń do postępującej poprawy zdrowia.
Co więcej, zaczynaj od prostych ćwiczeń, a następnie stopniowo je intensyfikuj, zgodnie z zaleceniami specjalisty. Ważne jest, abyś obserwował reakcje swojego organizmu. Pamiętaj też, że regularność to podstawa—lepiej ćwiczyć mniej, ale codziennie, niż intensywnie, ale sporadycznie. Systematyczne działanie przynosi lepsze efekty i pozwala uniknąć przetrenowania. Co więcej, zapisuj swoje postępy, aby mieć świadomość swoich osiągnięć i lepiej planować kolejne etapy rehabilitacji.


Przykładowe ćwiczenia rehabilitacyjne do wykonania w domu
Na początek warto skupić się na prostych ćwiczeniach rozciągających, które pomagają poprawić zakres ruchu i zmniejszyć napięcie mięśni. Przykładem może być delikatne rozciąganie mięśni dwugłowych uda lub prostowanie pleców przy użyciu piłki rehabilitacyjnej. Następnie można wykorzystać taśmy oporowe lub lekkie hantle, by wzmacniać osłabione partie ciała. Na przykład, unoszenie ramion z lekkim obciążeniem może skutecznie wspierać odbudowę siły w górnych partiach ciała.
Kolejnym krokiem są ćwiczenia takie jak deska („plank”), wspierające stabilność i równowagę. Jeśli nie możesz wykonać tradycyjnej deski, spróbuj jej uproszczonej wersji na kolanach. Na zakończenie nie zapominaj o ćwiczeniach oddechowych, szczególnie ważnych po operacjach klatki piersiowej czy przy chorobach płuc. Techniki oddechowe pomagają poprawić wydolność organizmu i zmniejszyć stres.
Dla urozmaicenia możesz dodać delikatne ćwiczenia kardio, takie jak marsz w miejscu lub wolne podskoki. Te aktywności wspomagają ogólną sprawność i pobudzają krążenie krwi. Pamiętaj, że każde ćwiczenie powinno być dostosowane do Twoich możliwości i stanu zdrowia.
Podsumowując, rehabilitacja w domu jest możliwa i może być bardzo skuteczna, pod warunkiem przestrzegania zaleceń specjalisty oraz dbania o własne bezpieczeństwo. To wygodna i elastyczna forma powrotu do zdrowia, która pozwala na dostosowanie tempa i intensywności ćwiczeń do indywidualnych potrzeb. Jednak pamiętaj, że kluczowe jest regularne konsultowanie się z fizjoterapeutą, aby monitorować postępy i unikać błędów. Powrót do zdrowia to proces, który wymaga cierpliwości i systematyczności, ale efekty mogą być bardzo satysfakcjonujące. Dlatego warto podjąć ten wysiłek, by poprawić jakość życia i odzyskać pełną sprawność. Przy odpowiednim podejściu rehabilitacja w domu może stać się kluczowym elementem Twojej drogi do zdrowia.
